主な業務内容について
一般撮影/造影検査/CT検査/MRI検査/血管撮影(DSA)/核医学検査(RI)/放射線治療
構成人員
- 常勤医師 1名
- 楚山 真樹
- 診療放射線技師 8名
- 非常勤医学物理士 1名
放射線治療
放射線科医師は常勤医1名で患者さんの診療を行っています。
放射線治療放射線科技師の専任は2名ですが、放射線科技師全員で担当いたします。専任者は学会認定放射線治療専門放射線技師、及び放射線治療品質管理士です。
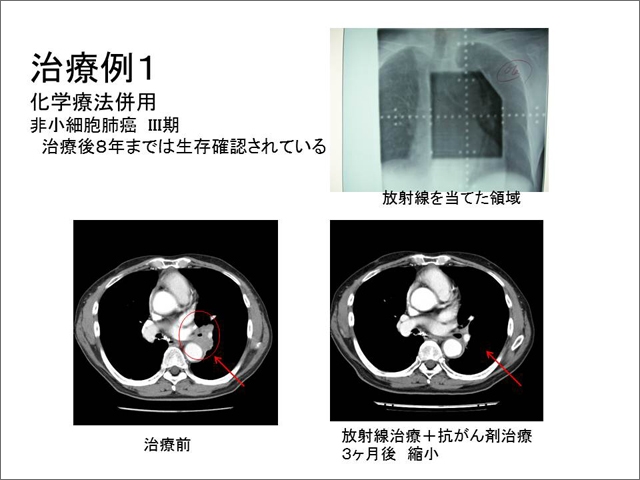
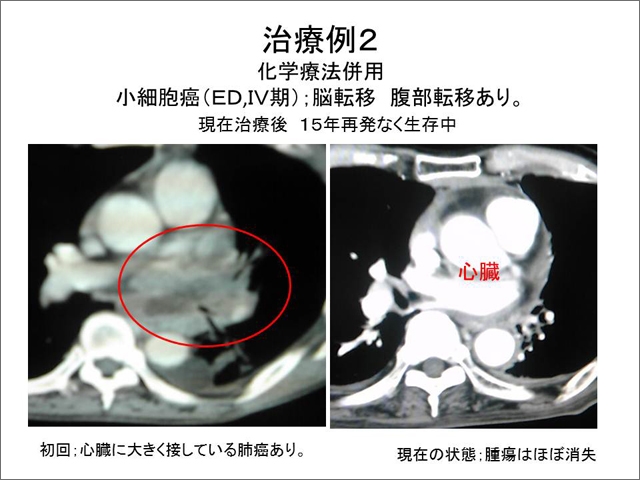
主治医や癌治療のエキスパートスタッフと放射線科スタッフが患者さんの様子をみながら連携をとって治療をすすめてゆきます。 放射線患者さんは当院では肺がんの方がほとんどであり、スタッフ数に比し患者数は少なく、ゆっくりと時間をかけて患者さんに対応できております。
つねに同じスタッフと歩む・同じ病気の人と歩む
当院の放射線治療の患者さんは、ほとんど肺がんの方です。放射線治療により完治する人もいますが、再発により再度化学療法や放射線治療を受ける方もおられます。つらい日々や落ち込む事もあるでしょうが、そんなときには、そばに同じ病気で同様に戦っている方がいる事や、経験豊かなスタッフに見守られていることが、大きな励ましになると思います。 当院は、はじめての入院から、同じ病棟、同じ医師群、同じスタッフで、患者さんが安心して過ごす空間を提供することを目標にしています。 すべての治療が終わってからも 最後までお付き合いたします。
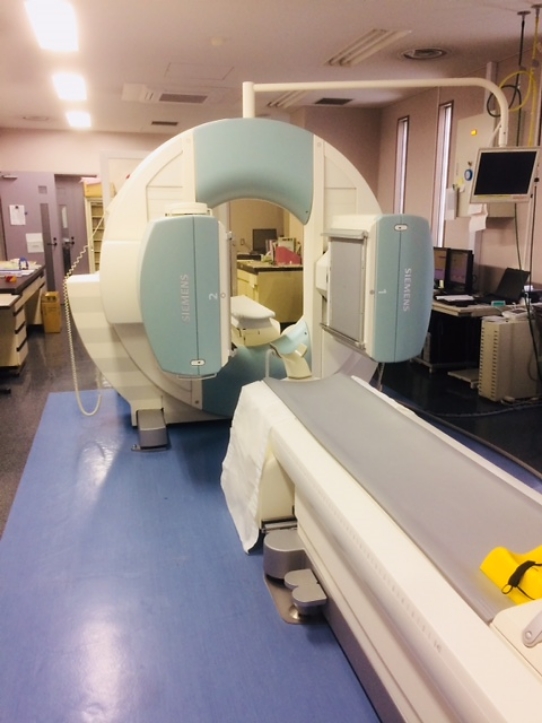
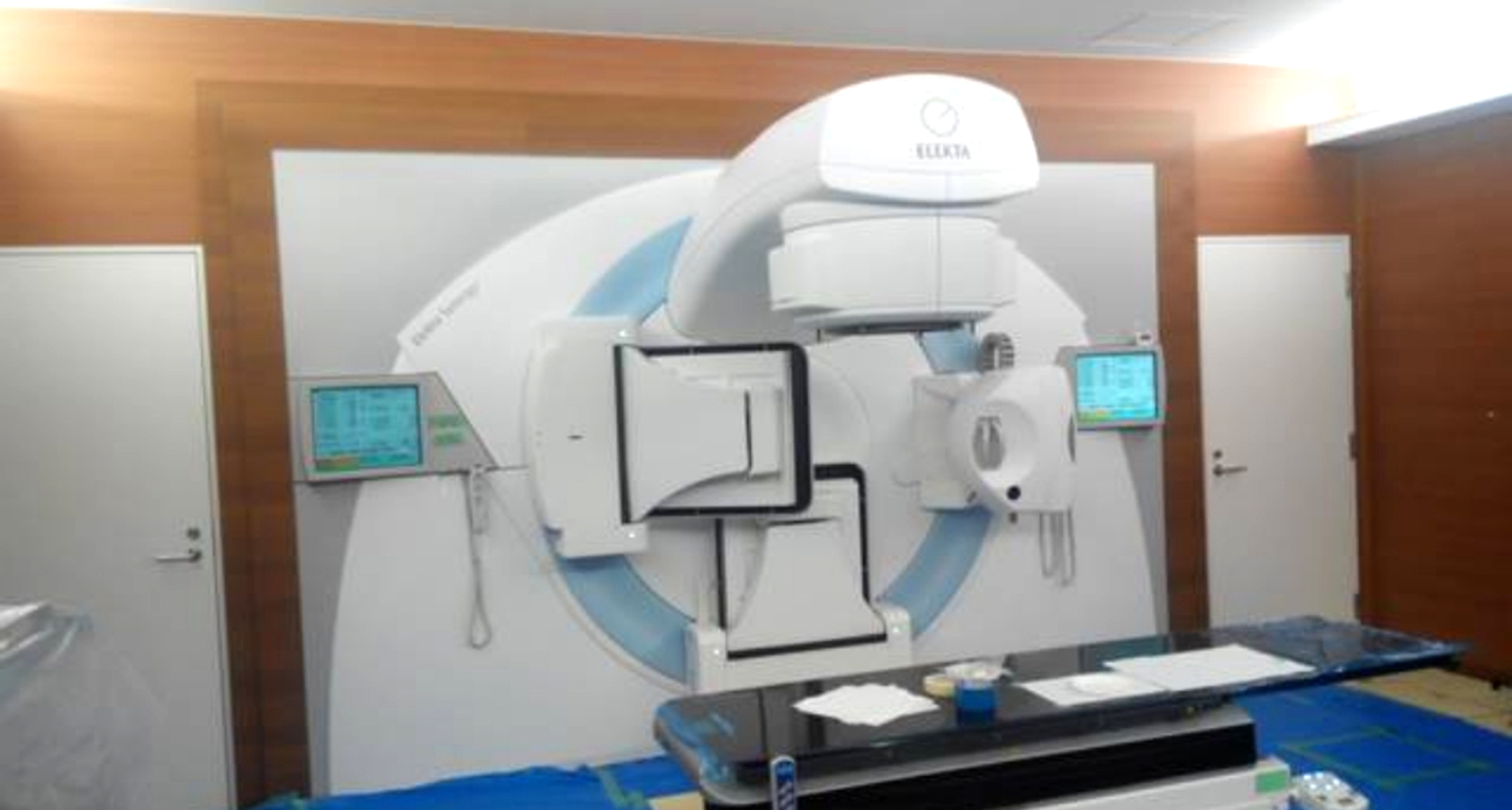
2015年12月には新たな治療装置を導入し、主に肺がんの治療を行っております。新しい装置を導入後、肺以外(乳腺、腹部疾患等)につき、近隣病院からのご紹介で外来や入院で治療させていただいております。これら肺以外でも他院主治医との連携で対応可能です。
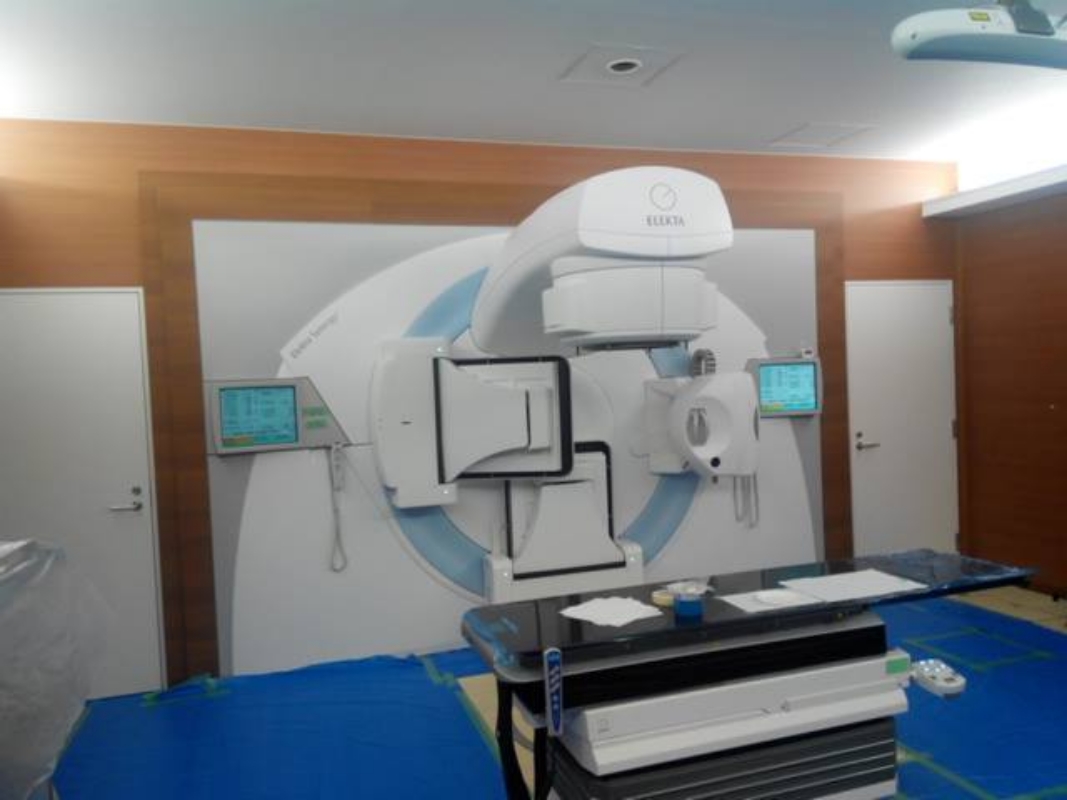
放射線診断
当院ではX線装置・X線透視装置・ポータブル装置・外科用イメージ・血管造影装置・骨密度装置・CT装置・MRI装置・RI装置を所有し、放射線検査は一通り行うことが可能です
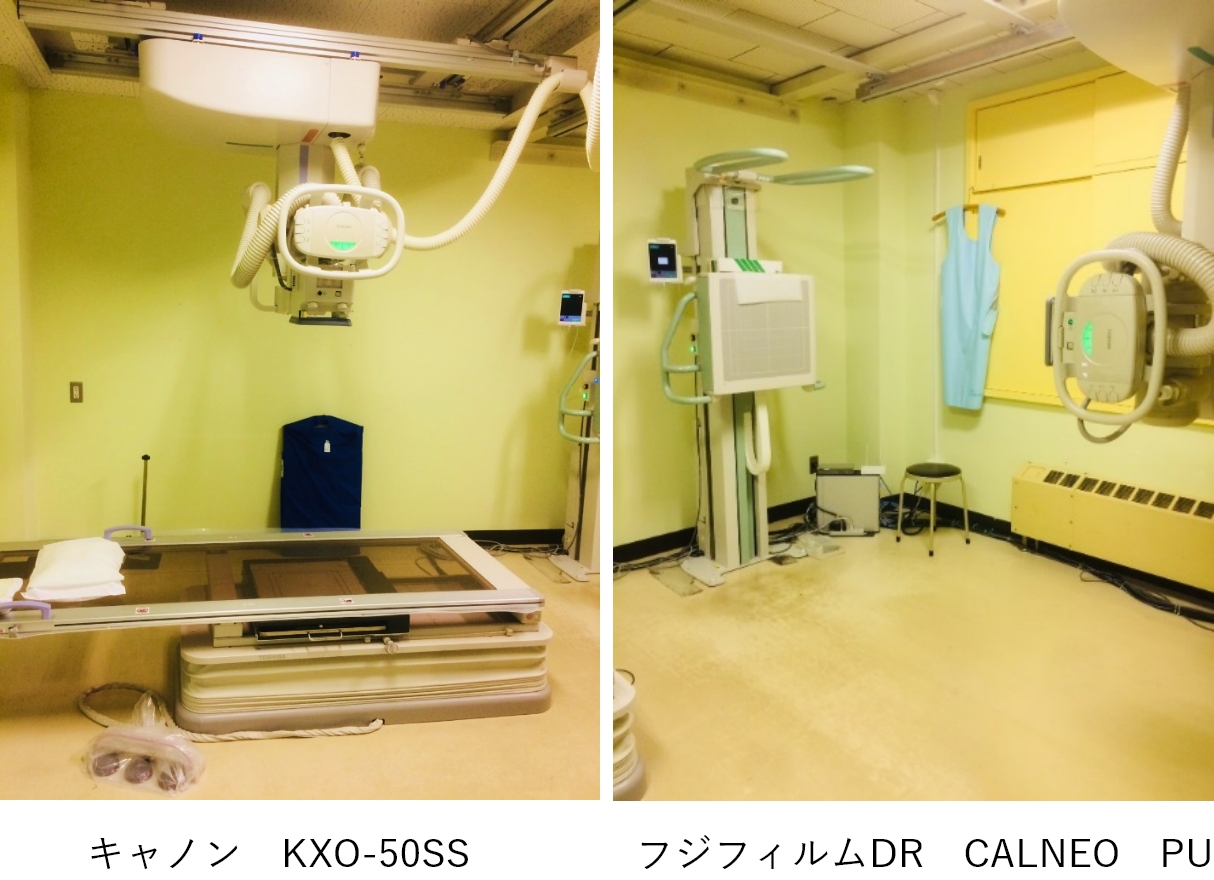
X線装置
いわゆるレントゲンで胸部・腹部・骨の撮影をする装置です。 ボタンや金属類が撮影範囲内に無いかを確認いたします。必要な場合は検査着等にお着換え頂きます。
検査時に検査の妨げとなる物の例
ボタン、ネックレス、ピアス、眼鏡、入れ歯、腕時計、指輪、靴下、ブラジャーなどの下着、厚手のプリントなどの衣類、ズボンのベルト、ファスナー、カイロ、エレキバン、湿布、コルセットなど 。 注:上記のような物が撮影範囲に含まれる際には、外していただく事になります。外された際には、紛失しないようお気をつけください。
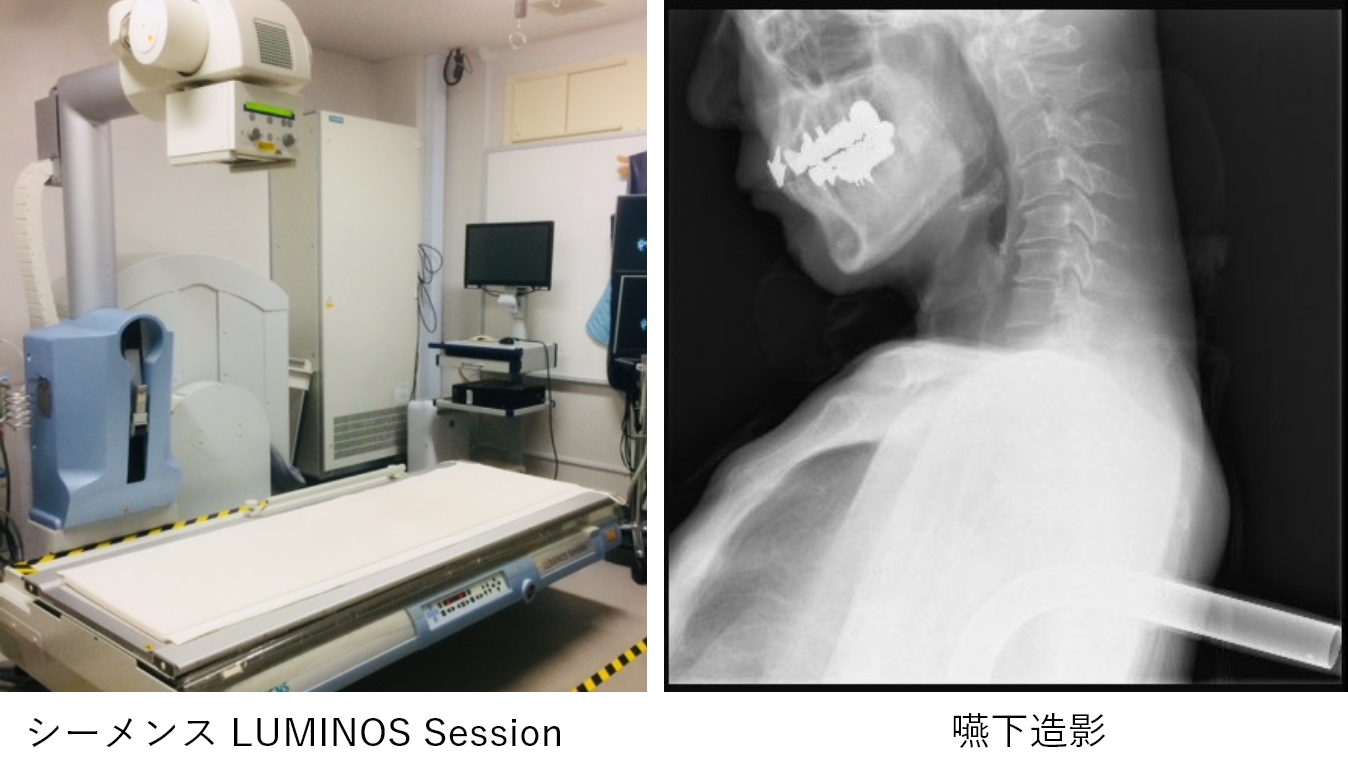
X線透視装置
当院では主に嚥下造影検査で使用しています。
嚥下造影検査とは、飲み込みの過程や状態を正確に評価するための検査です。
摂食・嚥下障害(食べ物がうまく飲み込めず、誤って気管に入ってしまうこと。「誤嚥」ともいう)の疑われる患者さんに行い、のどの形や、飲み込み方に問題が無いかどうかを調べるのがこの検査の目的です。
摂食・嚥下障害の疑われる患者さんは、誤嚥により肺炎を繰り返し発症することがあり(誤嚥性肺炎)、健常者と比べ、肺炎により死亡するリスクが増加します。誤嚥を診断して
予防する方法を探すことが必要です。
嚥下造影検査の結果により経口摂取が可能かどうか判断できます。むせないように確実に食べ物を飲み込むことは、肺炎防止のために大変重要なことです。
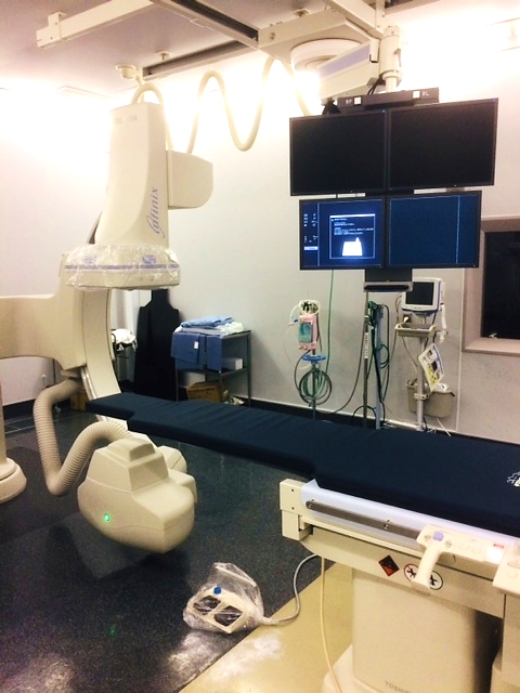
血管造影装置
通常のX線撮影では血管を写し出すことができず、造影剤という薬をカテーテルという細い管から動脈や静脈に注入しながら血管の状態を観察するための装置です。
和田テスト
てんかん手術の前に、言語優位半球を診断しておくことは、手術方針を決定する上できわめて重要です。
左右どちらの脳に言葉の機能があるかを診断する検査法が和田テストと呼ばれます。 この方法の原理は、左右の半球を片方ずつ麻酔にて眠らせて、どちらを眠らせたときに言葉がしゃべれなくなるかを調べます。
脳を片方ずつ眠らせるなどと聞くと驚かれるかもしれませんが、比較的簡単な方法で行うことができます。
脳内の血管の形態や血行動態も調べることができます。 このことにより、より安全で確実な手術方法の検討を行うことができます。
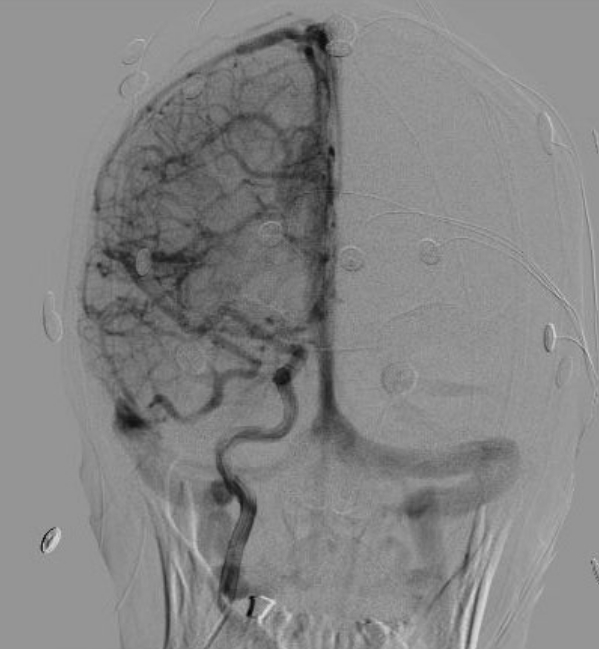
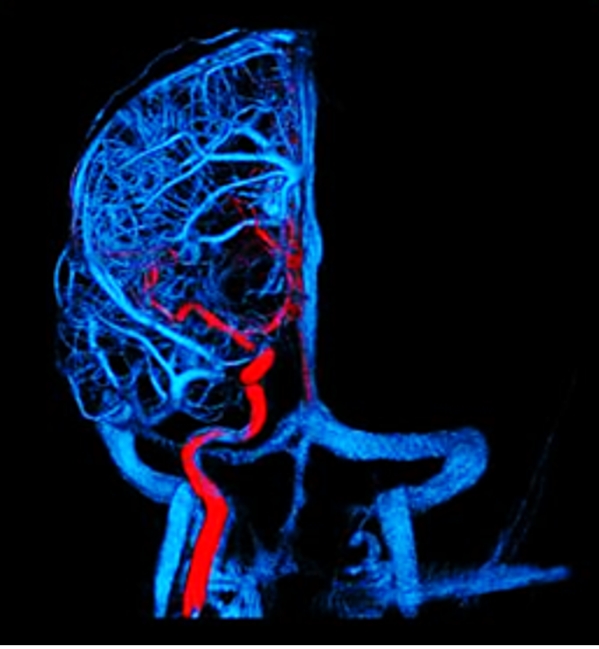
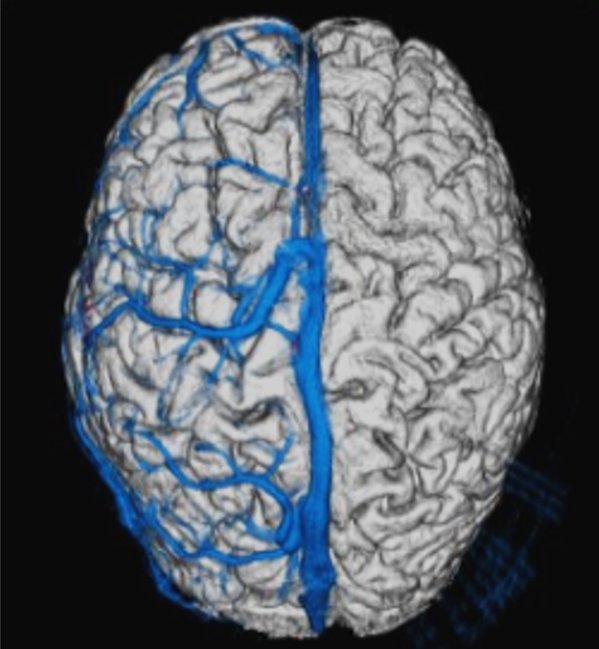
和田テストでの血管造影検査
骨密度装置
当院では微量なX線を用いたDEXA法(デキサ法)にて腰椎と大腿骨頚部の骨密度検査を行っています。
DEXA法は他の方法と比べ非常に測定精度が高いのが特徴です。測定に用いるX線はきわめて少ない量ですので、気軽に検査を受けていただくことが可能です。
骨粗鬆症の診断にはDEXA法を用いて、腰椎と大腿骨近位部の両者を測定することが、骨粗鬆症の予防と治療ガイドラインで推奨されています。
検査結果について
日本の指標用語(日4骨代謝学会から)
- 若年成人比較%(YAM=Young Adult Mean):若年齢の平均BMD値(基準値)を100%として、被験者BMD値と比べて%をだしたもので、骨粗鬆症診断基準に用いられる
- 同年齢比較%:同年齢の平均BMD値を100%として、被験者BMD値と比べて%を
だしたもの
診断基準
正常 YAMの80%以上 骨減少症 YAMの70~80% 骨粗鬆症 YAMの70%未満
世界の指標用語(WHO(世界保健機関)から)
Tスコア:若年齢の平均BMD値(基準値)を0として、標準偏差を1SDとして指標を規定した値をいう。骨粗鬆症診断基準に用いられる。Zスコア:同年齢の平均BMD値を0として、標準偏差を1SDして指標を規定した値をいう。
診断基準
正常 Tスコアが-1SD以上骨減少症 Tスコアが-1 ~ -2.5SD骨粗鬆症 T スコアが-2.5 以下
骨密度用語集
BMD (Bone Mineral Density): 骨密度 = 骨量 ÷ 面積(単位g/cm2)<BMC (Bone Mineral Content): 骨塩量 (単位g)Area : 面積 (単位 cm2)
当院では地域の医療機関からの骨密度検査の予約を受けています。
骨密度測定装置が新しくなりました
米国ホロジック社の骨密度測定装置Horizonに更新DXA 法による腰椎 ・大腿骨 ・全身 ・前腕骨の骨密度の測定に加え、全身測定よる体組成検査(筋肉量)が可能になりました。 筋肉量の測定はサルコペニアの診断に使用されています。
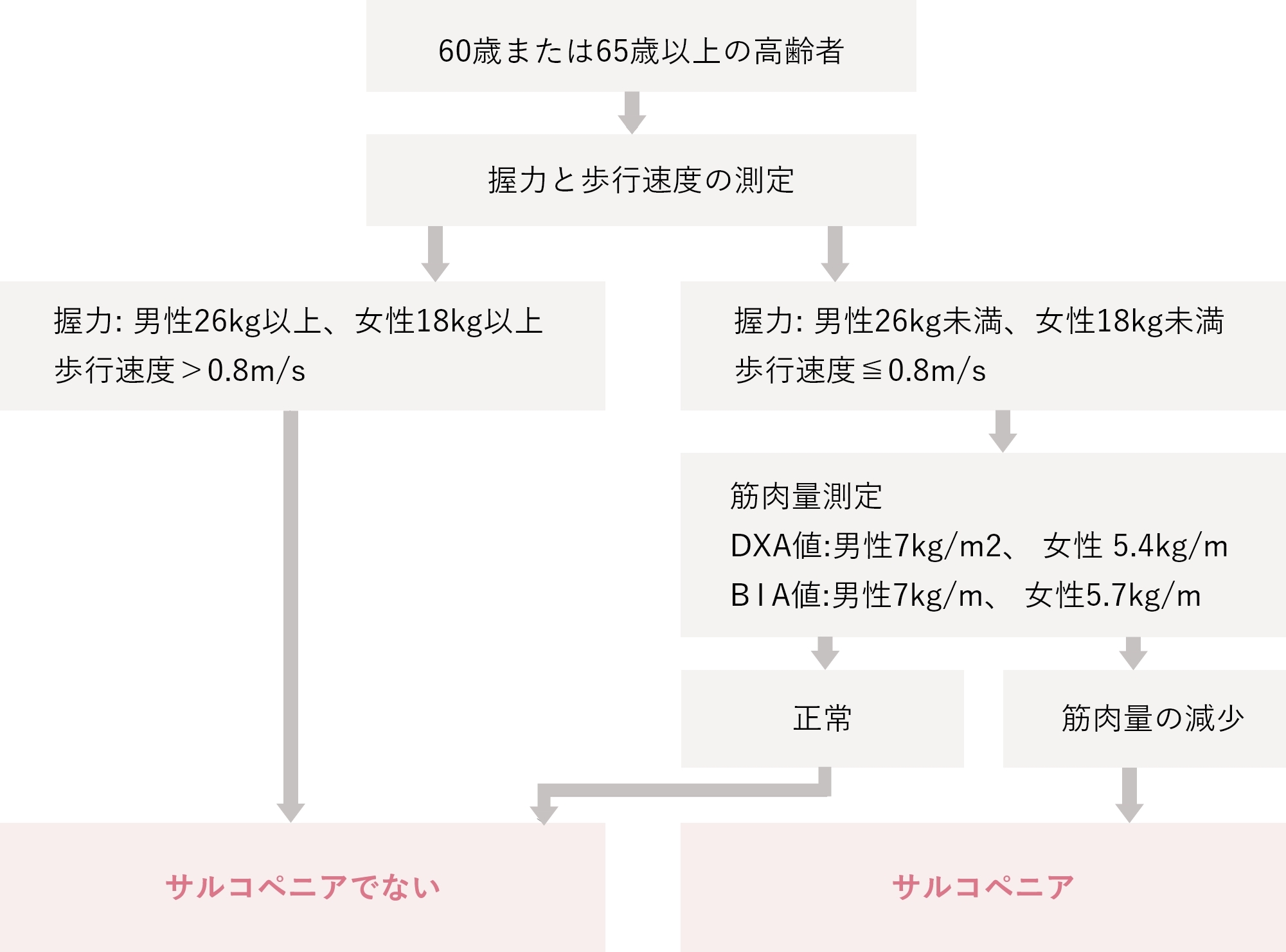
サルコペニア
加齢や疾患により、筋肉量が減少することで、握力や下肢筋・体幹筋など全身の「筋力低下している状態」をサルコペニアといいます。筋力の低下が転倒の原因になり骨折のリスクを上げ、寝たきりになる可能性もあります。
CT装置
検査前の注意事項
単純CT検査を受ける方
基本的に飲食可能です。ただし、腹部CTを受ける方は食後3時間以上あけてから検査するのが望ましいです。
造影CT検査を受ける方
部位に関係なく食後3時間以上あけてから検査を受けるようにしてください。ただし、水、お茶などの飲水は可能です。ジュースや乳飲料などは飲まないようにお願いします。
検査後の注意事項
検査後は通常と変わらない生活をしてかまいません。いつものように、食事や入浴してください。なお、造影剤を使用した方は造影剤を早く排泄するために、水分を積極的に摂ってください。
当院では地域の医療機関からのCT検査の予約を受けています。地域医療連携室へ直接検査を依頼することができ、当院での複雑な診療手続きを省き、一回の来院で検査実施が可能です。
低線量肺がんCT検診
日本における「がん」による死亡の第1位は「肺がん」です。 胸部X線検診と比較して肺がんの発見率が約10倍高い、低線量肺がんCT検診の実施をしています。
CT検査とは
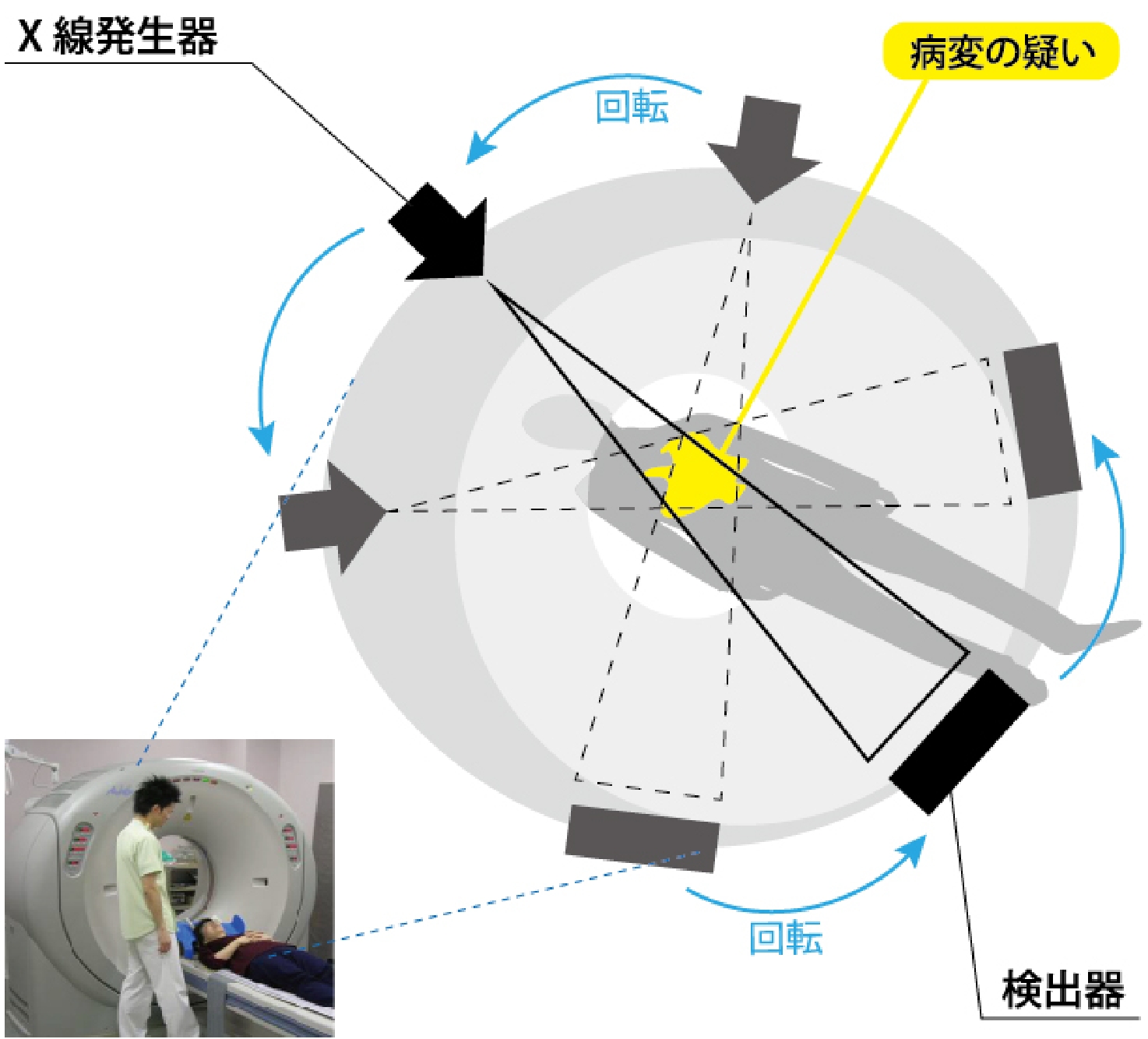
CTという検査は体の内部を断面で詳しくみることができる検査です。CTではX線発生装置は体の周りで回転しながら撮影します。これを体の上から下まで繰り返していくと、たくさんの画像ができるのですが、これをコンピュータで計算することによって断面を詳しくみることができるのです。
CT原理
身体の横断面方向へ発生器を回転させて情報収集
MRI装置
検査前の注意事項
MRI検査室内は強力な磁場が発生していますので、検査の受けられない方や室内に持ち込めないものがあります。
次の方は検査が受けられません。
- 心臓ペースメーカーや人工内耳を体内に装着している方
次の方は検査が受けられないことがあるため、あらかじめ担当者にお知らせください。
- 体内に脳動脈クリップや人工関節などの金属が埋め込まれている方
- 以前に外科手術を受けたことがある方 ・妊娠されている、またはその可能性がある方
- 狭いところが苦手(閉所恐怖症)な方
- 刺青のある方
次の物は故障や検査に影響することがありますので、検査前に必ず取り外しておいてください。
- 金属類
- 携帯電話、時計、ヘアピン、カギ、メガネ、アクセサリー類 など
- 磁気カード
- キャッシュカード、クレジットカード、定期券 など
- その他
- 補聴器、義歯、カイロ、エレキバン、ベルト、金属のある下着、アイメイク など
当院では地域の医療機関からのMRI検査の予約を受けています。 地域医療連携室へ直接検査を依頼することができ、当院での複雑な診療手続きを省き、一回の来院で検査実施が可能です。
RI装置
核医学検査とは?
RI検査は、ガンマ線という放射線を放出する性質を持った物質(ラジオアイソトープ:RI)を微量に含んだ少量のくすりを投与して検査をします。くすりが目的とする臓器(脳・肺・心臓・腎臓・骨など)に集まったところで体内から放出される放射線を特別なカメラで体外から検出し、その分布の様子を画像にします。
検査自体は苦痛も無く副作用も非常に少ない検査で、多くの病気の診断に利用されています。
核医学診療の安全性
核医学検査を受ける患者さんは、放射性医薬品を投与されますので、ある程度の放射線被ばくがあります。核医学検査 1回あたりの被ばく量は、0.2~ 8ミリシーベルトで、エックス線検査と大きな違いはありません。核医学検査は、わが国全体で年間 180万件以上実施されていますが、放射線障害の事例は発生していません。また、最近 5年間の副作用調査によりますと、核医学検査 10万件あたりに 2.1~ 2.5件と、ごくまれに副作用があるという報告があります。副作用の内容は、発疹、嘔気、悪心、皮膚発赤、顔面紅潮、掻痒感出現などで、軽微又は中等度の副作用です。これらは、放射線による影響ではないことが確認されています。
核医学検査での被ばく
エックス線検査では、エックス線を照射する時間は、電気的に制御されていますが、核医学検査では、放射性医薬品が投与されますので、体内の放射性医薬品がなくなるまで放射線を受けます。しかし、放射性医薬品は、半減期の短いアイソトープが使われていますので、物理的な減衰と排泄などにより、短時間のうちに体内から消えていきます。投与されてから消えてしまうまでのすべての被ばく量を合算した値が、 0.2~ 8ミリシーベルトです。